胎児ドック(胎児スクリーニング検査)とは超音波を用いて、妊娠中に胎児の健康状態を調べるために行う出生前診断の一つです。
妊婦健診でも超音波検査を行いますが、こちらは胎児の成長の様子や母体の健康状態など、妊娠の経過をモニターするための基本的な検査です。
一方で胎児ドックはより精密な超音波機器を用いてある程度の時間をかけて行い、胎児の見た目で分かる形態異常や、染色体異常の可能性について調べることができます。
今回は、胎児ドックを受けるメリットやNIPTとの違いについてご紹介いたします。
胎児ドックで分かること
胎児ドックでは鮮明な超音波画像により、胎児の外見や内臓に起こる形態異常に加えて、ダウン症や18トリソミーといった染色体異常がある可能性についても調べることができます。
【胎児ドックで分かること】
- 手足の形成不全
- 指の欠損や多指症
- 顔面の構造、特にくちびるや口蓋の異常
- 無脳症
- 水頭症
- 脊髄髄膜瘤
- 内臓器官の発達と位置(心臓、腎臓、泌尿器など)
- 染色体異常のスクリーニング(ダウン症、18トリソミー、13トリソミー)
形態異常
超音波画像を用いて赤ちゃんの体の発達を詳細にチェックし、発達の過程で生じるさまざまな形態異常を調べます。
たとえば心臓の異常な構造や機能、脳の異常、腹壁の閉鎖不全などがこの検査で明らかになることがあり、このような状態は生後の赤ちゃんの健康に大きな影響を与えるため早期発見が重要です。
胎児ドックによってこれらの異常が早期に見つかることで、出産後の治療計画を事前に立てることが可能となります。
ダウン症などのリスク評価
胎児ドックによる染色体異常の評価はあくまでスクリーニングテストであり、確定診断ではありません。
高リスクと評価された場合はさらに詳細な検査(羊水検査や絨毛検査)を受けることが推奨されます。
胎児ドックのメリット

【胎児ドックのメリット】
- 画像が高解像度
- 形態異常を詳細に検出する
- 染色体異常のスクリーニング
- 妊娠時期に合わせた検査が可能
- 流産リスクがない
- 比較的手軽な費用
胎児ドックの最大のメリットは高解像度の画像を用いて検査ができる点にあります。
これによって妊婦健診ではわからない、または時間がなくて詳しく見れなかった細かい部分までしっかり調べることができます。
胎児の成長や発達についても3Dや4Dといった高解像度の画像で見せてもらえることもあります。
染色体異常については他の出生前診断と比べると精度はそれほど高くはありませんが、比較的手軽な費用でスクリーニングができますので、費用や遺伝的リスクなどを総合してどのような検査が最適なのかを選ばれると良いかと思います。
検査時期としては妊娠11週ごろの妊娠初期から妊娠後期まで、それぞれの妊娠時期に適した検査が受検可能です。
検査は超音波を用いて行いますが、これは人体に安全なものですので針を刺す侵襲的な羊水検査とは異なり、検査による流産の心配はありません。
NIPTとの比較:どちらを選ぶべきか
【胎児ドックとNIPTの違い】
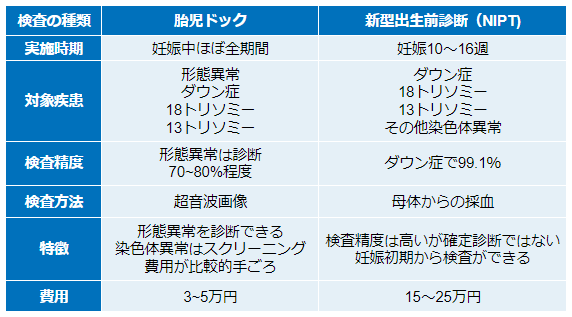
出生前診断の一つにNIPT(新型出生前診断)があります。
NIPTは母体の腕からの採血のみで胎児の染色体異常をスクリーニングするもので、検査精度が高いことが特徴です。
一方で胎児ドックは形態異常の検出は得意なものの、染色体異常についてはNIPTほどは高くありません。
例えばダウン症の検査精度で比べると、NIPTは99%以上なのに対して胎児ドックでは70~80%程度です。
どちらの検査を選ぶかは、妊婦の個々の状況やリスク評価、さらには個人的な不安や希望によって異なります。
例えば遺伝的リスクが高い妊婦、あるいは遺伝的異常に特に関心のある妊婦は、NIPTを選択することが推奨される場合があります。
一方で、身体的な発達に関する詳細な情報が重要な場合は、胎児ドックが適しています。
最終的には、医師との相談を通じて、個々のニーズに最も適した選択をすることが大切です。
どちらの検査も、妊娠中の赤ちゃんの健康状態に関する重要な情報を提供し、安心した妊娠期間を過ごすための助けとなるでしょう。
胎児ドックを受ける時期と内容
【妊娠時期一覧表】

胎児ドックの検査時期は主に妊娠の初期、中期、後期の3段階に分けられ、胎児の成長に合わせた検査が受けられます。
すべての時期に検査を受ける必要はなく、受けたいと思ったタイミングや、医師からの指示があったタイミングで受けると良いでしょう。
初期:妊娠11~13週
この時期の検査は胎児の染色体異常を検出するのに適しています。
NT測定を行い、ダウン症、18トリソミー、13トリソミーのリスク評価を行います。
妊娠11~13週の赤ちゃんは、内臓の基礎ができて体の各器官がどんどん作られている時期です。
人間らしい顔つきになり、頭と胴体がはっきりと分かれ、手足の指もわかるようになってきます。
妊娠初期の胎児ドックでは、顔や脳の構造、四肢の発達などを超音波画像から詳細に確認します。
中期:妊娠18~22週
妊娠中期の検査でも同様に染色体異常と形態異常について評価を行います。
妊娠18~22週の赤ちゃんは、肺以外の体の重要な器官はほぼ完成し、見た目も新生児とほとんど変わらない程度にまで成長しています。
妊娠初期には分かりづらかった脳の構造や心臓弁の異常、骨の異常など、体の成長に合わせた評価が可能です。
後期:妊娠28~32週
妊娠後期の検査では今までと同様に染色体異常と形態異常についての評価を行い、出産に向けての成熟度を確認します。
妊娠28~32週の赤ちゃんは体の各器官の機能が完成に近づき、骨格や神経系も発達して筋力もついてきています。
脳のしわの形成や主要な血管の機能なども含めて、各臓器の成熟度を確認します。
胎児ドックの結果と対処法
1)胎児ドックで形態異常が発見された場合
治療計画を立てる過程で、追加の検査や専門医への紹介があるかもしれません。
生まれる前に異常が分かることで、出産方法の検討や出産後のサポート体制を整えることができます。
2)染色体異常の可能性が示唆された場合
結果の確定のためには羊水検査や絨毛検査を受ける必要があります。
この段階では情報を正確に理解し、将来に向けての計画を立てるために遺伝カウンセリングなどのサポートを受けることが重要です。
3)今回の検査では異常は見つからなかった場合
これは全ての染色体異常や先天性疾患がないことを保証するものではありませんが、ひとまずは妊娠が順調に進んでいることを示します。
引き続き定期的な妊婦健診を受けながら、健やかな妊娠生活をお送りください。
胎児ドックは受けるべきか?
胎児ドックの最大のメリットは、胎児の発達に関連する潜在的な問題を早期に発見し、適切な対応ができることです。
たとえば、心臓の異常などの問題が早期に見つかれば、出生後の治療計画を早めに立てることができます。
また一部の問題は、妊娠中の介入によって改善される可能性もあります。
早期発見により将来的に子供が直面するかもしれない健康上の課題に対して、親が心の準備をする時間も確保できます。
また胎児に重大な健康問題がある場合には、早期に知ることで妊娠の進行に関する選択肢を検討するための時間も与えられます。
胎児ドックを受けるべきかどうかは、個々の妊婦の健康状態、年齢、家族歴、妊娠のリスク要因などに大きく依存します。
例えば、高齢出産や特定の遺伝的リスクを持つ妊婦は、胎児ドックを受けることが特に推奨されることがあります。
受検に対しての最終的な意思決定は、専門医との相談を通じてご夫婦で決断することが大切です。
胎児ドックを含む出生前診断を受けるべきか悩んでいる場合、遺伝カウンセリングにてご相談してみてはいかがでしょうか。
まとめ

胎児ドックは妊娠中の赤ちゃんの健康状態を把握し、早期にリスクを特定するために有効な検査です。
全妊娠期間を通して受けられるこの検査は、形態異常や染色体異常の可能性を評価し、必要に応じた医療介入を可能にします。
胎児ドックは母体と胎児の健康管理に寄与し、心理的な安心感をもたらしますが、受けるかどうかの決定は個々の健康状態、リスク要因、そして医師のアドバイスを考慮して行うことが大切です。
よくある質問
ここでは胎児ドックについてよくある質問をご紹介します。
胎児ドックは胎児に影響しますか?
超音波は胎児や母体に影響を及ぼしませんので、安心して検査を受けることができます。
胎児ドックの費用相場はいくらですか?
胎児ドックは実施施設や検査内容によって異なりますが、3万円から5万円程度が費用相場です。
検査料金のほかにカウンセリング料や手数料などがかかる場合もあります。
なお自由診療のため、保険は適応外です。
ダウン症は胎児ドックでわかりますか?
胎児ドックではダウン症のリスクを評価することが可能ですが、これは確定診断ではありません。
ダウン症の検査精度は70~80%程度で、診断には羊水検査や絨毛検査を受ける必要があります。